手術を行うにあたり患者さんに
お伝えしていることや確認すること
手術を行う上で、必ず患者さんに確認させていただくのが、持病と飲んでいるお薬です。特に血液をサラサラにする薬(抗凝固薬)を服用されている場合は合併症のリスクが上がるため慎重に検討します。 また、手術後の注意点についてもお伝えします。術後1ヵ月程度は激しいスポーツや長距離の自転車走行などを避けていただきます。
また、尿路感染症を防ぐために水分を十分に摂ることもお願いしています。 それから、前立腺肥大症の手術をすることによって、それまでの症状のすべてがなくなるとは限らないこともお話しします。特に前立腺肥大症と過活動膀胱を合併されている患者さんの場合、手術によって尿の通りはよくなりますが、夜間頻尿は完全になくならないこともあります。
私は、患者さんが治療後の効果として何を期待しているのかをよく伺い、共通認識を持つことを心がけて診療にあたっています。
手術を検討されている患者さんへのメッセージ
多くの場合はよい結果を得られます
前立腺肥大症の症状は、おしっこに関わることですから、人にはなかなか言い出せず、一人で悩んでおられる方が多いように感じます。まして、手術に対しては「失敗があるのでは?」「おしっこが漏れるようになってしまうのでは?」などといった恐怖感を持たれる方もいらっしゃると思います。でも、いざ手術を受けられると、「もっと早くしておけばよかった!」とおっしゃる方がほとんどです。
近年、前立腺肥大症の手術は侵襲が少なく体への負担も少なくなってきています。排尿状態の改善は手術後の生活の質を維持するために本当に大切なことです。恥ずかしがらずに、少しだけ勇気を出して受診、あるいは手術を受けていただければ、多くの場合はよい結果を得られると思います。
桑原 勝孝先生略歴
藤田保健衛生大学医学部(現 藤田医科大学)卒業。長久保クリニック(現・長久保病院)、静岡赤十字病院、国立がんセンター研究所分子腫瘍学部、藤田保健衛生大学病院を経て、2005年より長久保病院に勤務。2010年理事長に就任。日本泌尿器科学会泌尿器科専門医、医学博士。
.jpg)
.jpg)
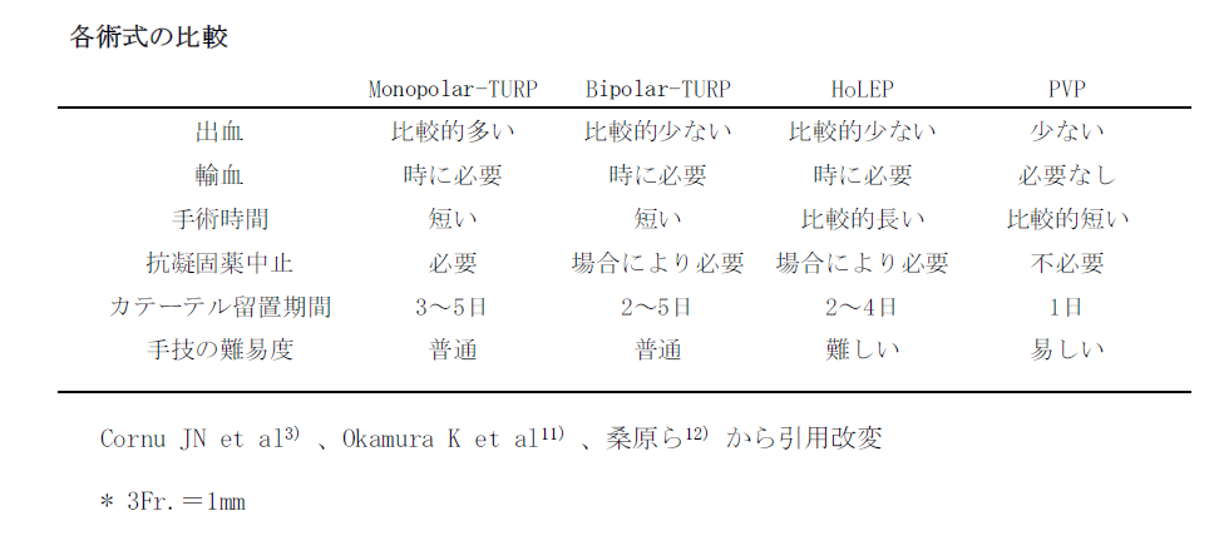
.jpg)